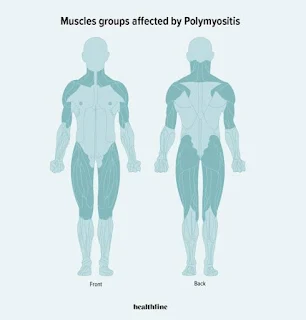
பாலிமையோசைட்டிஸ் (Polymyositis) என்பது ஒரு அரிய, நாள்பட்ட தன்னுடல் தாக்க நோய் (autoimmune disease) ஆகும். இந்த நோய் உடலில் உள்ள தசைகளை பாதிக்கிறது, குறிப்பாக தோள்பட்டை, இடுப்பு, தொடை மற்றும் கழுத்து போன்ற உடலின் மையப்பகுதியில் உள்ள தசைகளை பலவீனப்படுத்துகிறது. "பாலி" என்றால் "பல", "மையோ" என்றால் "தசை", மற்றும் "சைட்டிஸ்" என்றால் "வீக்கம்"(inflammation) என்று பொருள். ஆகையால், பாலிமையோசைட்டிஸ் என்றால் "பல தசை வீக்கம்" என்று பொருள் கொள்ளலாம்.
நோய் அறிகுறிகள்:
பாலிமையோசைட்டிஸின் முக்கிய அறிகுறி படிப்படியாக தசை பலவீனம் அடைவதுதான். மற்ற அறிகுறிகள் பின்வருமாறு இருக்கலாம்:
தசை பலவீனம்: இது வாரங்கள் அல்லது மாதங்களில் படிப்படியாக மோசமடையும். குறிப்பாக, நாற்காலியில் இருந்து எழுவது, படிக்கட்டுகளில் ஏறுவது, கைகளை தலைக்கு மேலே உயர்த்துவது போன்ற செயல்கள் கடினமாக இருக்கும்.
தசை வலி மற்றும் மென்மை: சிலருக்கு தசை வலியும், தொடும்போது மென்மையும் இருக்கலாம், ஆனால் இது தசை பலவீனத்தைப் போல் பொதுவானது அல்ல.
சோர்வு: காரணமின்றி தொடர்ந்து சோர்வாக இருப்பது.
விழுங்குவதில் சிரமம் (Dysphagia): உணவுக்குழாய் தசைகள் பாதிக்கப்பட்டால் விழுங்குவதில் சிரமம் ஏற்படலாம்.
பேசுவதில் சிரமம் (Dysarthria): தொண்டை மற்றும் குரல்வளை தசைகள் பாதிக்கப்பட்டால் பேசுவது கடினமாகலாம்.
மூச்சு விடுவதில் சிரமம் (Dyspnea): நுரையீரல் தசைகள் பாதிக்கப்பட்டால் மூச்சு விடுவதில் சிரமம் ஏற்படலாம்.
காய்ச்சல்: சில சமயங்களில் லேசான காய்ச்சல் இருக்கலாம்.
மூட்டு வலி: சிலருக்கு மூட்டு வலியும் இருக்கலாம்.
ரேனாட் நோய் (Raynaud's phenomenon): விரல்கள் மற்றும் கால்விரல்கள் குளிர் அல்லது மன அழுத்தத்திற்கு ஆளாகும்போது வெளிறிப்போதல், நீலமாகுதல் மற்றும் சிவப்பாகுதல்.
காரணங்கள்:
பாலிமையோசைட்டிஸின் சரியான காரணம் இன்னும் முழுமையாக கண்டறியப்படவில்லை. இது ஒரு தன்னுடல் தாக்க நோய் என்பதால், உடலின் நோயெதிர்ப்பு அமைப்பு ஆரோக்கியமான தசை செல்களைத் தவறாக தாக்கி வீக்கத்தை ஏற்படுத்துகிறது என்று நம்பப்படுகிறது. மரபணு காரணிகள் மற்றும் சுற்றுச்சூழல் தூண்டுதல்கள் இந்த நோயை உருவாக்க வாய்ப்புள்ளது.
பாலிமையோசைட்டிஸ் எந்த வயதினரையும் பாதிக்கலாம், ஆனால் இது பொதுவாக 30 முதல் 60 வயதுக்குட்பட்ட பெரியவர்களிடையே காணப்படுகிறது. ஆண்களை விட பெண்களே இந்த நோயால் அதிகம் பாதிக்கப்படுகின்றனர்.
நோய் கண்டறிதல்:
பாலிமையோசைட்டிஸை கண்டறிய பின்வரும் சோதனைகள் பயன்படுத்தப்படலாம்:
மருத்துவ வரலாறு மற்றும் உடல் பரிசோதனை: மருத்துவர் உங்கள் அறிகுறிகள் மற்றும் மருத்துவ வரலாறு மற்றும் தசை வலிமை மற்றும் அனிச்சைகளை பரிசோதிப்பார்.
இரத்த பரிசோதனைகள்: கிரியேட்டின் கைனேஸ் (creatine kinase - CK) போன்ற தசை நொதிகளின் அளவு அதிகரித்திருப்பது தசை சேதத்தைக் குறிக்கலாம். குறிப்பிட்ட தன்னுடல் எதிர்ப்பு ஆன்டிபாடிகள் (autoantibodies) இருப்பதையும் இரத்த பரிசோதனைகள் மூலம் கண்டறியலாம்.
எலக்ட்ரோமயோகிராபி (Electromyography - EMG): இந்த சோதனை தசைகளின் மின் செயல்பாட்டை அளவிடுகிறது மற்றும் தசை சேதத்தை கண்டறிய உதவுகிறது.
தசை பயாப்ஸி (Muscle biopsy): பாதிக்கப்பட்ட தசையின் ஒரு சிறிய மாதிரி நுண்ணோக்கியின் கீழ் பரிசோதிக்கப்படுகிறது. இது பாலிமையோசைட்டிஸின் சிறப்பியல்பு வீக்கத்தைக் காட்டுகிறது.
எம்ஆர்ஐ (MRI) ஸ்கேன்: தசை வீக்கம் மற்றும் சேதத்தை காட்சிப்படுத்த உதவும்.
சிகிச்சை:
பாலிமையோசைட்டிஸுக்கு தற்போது முழுமையான குணப்படுத்துதல் இல்லை, ஆனால் சிகிச்சையானது அறிகுறிகளை நிர்வகிக்கவும், தசை வலிமையை மேம்படுத்தவும், நோயின் முன்னேற்றத்தை மெதுவாக்கவும் உதவும்.
முக்கிய சிகிச்சைகள் பின்வருமாறு:
கார்டிகோஸ்டீராய்டுகள் (Corticosteroids): பிரெட்னிசோலோன் போன்ற மருந்துகள் வீக்கத்தைக் குறைக்கவும் நோயெதிர்ப்பு சக்தியை அடக்கவும் பயன்படுத்தப்படுகின்றன. இவை பொதுவாக அதிக அளவில் தொடங்கி, பின்னர் படிப்படியாக குறைக்கப்படுகின்றன.
நோயெதிர்ப்பு அடக்கிகள் (Immunosuppressants): அசாதியோபிரைன், மெத்தோட்ரெக்ஸேட் மற்றும் மைக்கோஃபீனோலேட் மொஃபெட்டில் போன்ற மருந்துகள் உடலின் நோயெதிர்ப்பு பதிலை அடக்க உதவுகின்றன.
உடல் சிகிச்சை (Physiotherapy): தசை வலிமையை மீட்டெடுக்கவும், நெகிழ்வுத்தன்மையை மேம்படுத்தவும், அன்றாட நடவடிக்கைகளை எளிதாக்கவும் உதவுகிறது.
தொழில்சார் சிகிச்சை (Occupational therapy): அன்றாட பணிகளைச் செய்வதற்கான மாற்று வழிகளையும் உதவிகளையும் கற்றுக்கொடுக்கிறது.
பேச்சு சிகிச்சை (Speech therapy): விழுங்குதல் மற்றும் பேசுவதில் உள்ள சிரமங்களுக்கு உதவுகிறது.
உட்செலுத்துதல் சிகிச்சை (Infusion therapy): சில கடுமையான சந்தர்ப்பங்களில் இன்ட்ராவீனஸ் இம்யூனோகுளோபுலின் (IVIg) அல்லது ரிடுக்ஸிமாப் போன்ற மருந்துகள் பயன்படுத்தப்படலாம்.
சிகிச்சை நோயின் தீவிரம் மற்றும் தனிநபரப் பொறுத்து மாறுபடும். பெரும்பாலான மக்கள் சிகிச்சையின் மூலம் குறிப்பிடத்தக்க முன்னேற்றம் அடைவார்கள்.
சிக்கல்கள்(complications):
சிகிச்சையளிக்கப்படாவிட்டால் அல்லது சரியாக நிர்வகிக்கப்படாவிட்டால், பாலிமையோசைட்டிஸ் பின்வரும் சிக்கல்களுக்கு வழிவகுக்கும்:
விழுங்குவதில் சிரமம் ( aspiration pneumonia-க்கு வழிவகுக்கும்).
மூச்சு விடுவதில் சிரமம் (நுரையீரல் பாதிப்பு காரணமாக).
இதய பிரச்சனைகள் (அரிதாக).
சோர்வு மற்றும் பலவீனம் காரணமாக அன்றாட நடவடிக்கைகளைச் செய்வதில் சிரமம்.
தன்னுடல் தாக்க நோய்கள் உருவாகும் ஆபத்து.
முன்னோக்கு(progression):
பாலிமையோசைட்டிஸின் நபருக்கு நபர் மாறுபடும். ஆரம்பகால நோயறிதல் மற்றும் சரியான சிகிச்சை பல நோயாளிகளுக்கு அறிகுறிகளை நிர்வகிக்கவும், வாழ்க்கைத் தரத்தை மேம்படுத்தவும் உதவும். சிலர் நீண்ட கால நிவாரணத்தை அனுபவிக்கலாம், மற்றவர்களுக்கு நீண்ட கால சிகிச்சை தேவைப்படலாம்.
பாலிமையோசைட்டிஸ் நோய் உள்ளவர்களுக்கு உணவு முறை மற்றும் வாழ்க்கை நடைமுறைகளில் சில சிறப்பான கவனங்கள் தேவை. இந்த நோய் தசைகளை பாதிப்பதால், ஊட்டச்சத்து மற்றும் வாழ்க்கை முறை மாற்றங்கள் அறிகுறிகளை நிர்வகிக்கவும், சிக்கல்களைத் தவிர்க்கவும் உதவும்.
உணவு முறைகள்(Diet):
பாலிமையோசைட்டிஸ் நோய்க்கு என்று குறிப்பிட்ட உணவு முறை எதுவும் இல்லை. இருப்பினும், வீக்கத்தைக் குறைக்கவும், தசை ஆரோக்கியத்தை மேம்படுத்தவும், பொதுவான ஆரோக்கியத்தைப் பேணவும் சில உணவு முறைகளை பின்பற்றலாம்:
1.சமச்சீர் உணவு: புரதம், கார்போஹைட்ரேட் மற்றும் ஆரோக்கியமான கொழுப்புகள் சரியான விகிதத்தில் உள்ள சமச்சீர் உணவை உட்கொள்வது அவசியம்.
2.போதுமான புரதம்: தசை திசுக்களை சரிசெய்யவும், உருவாக்கவும் புரதம் முக்கியமானது. மீன், கோழி, முட்டை, பால் பொருட்கள், பருப்பு வகைகள், டோஃபு மற்றும் சோயா பொருட்கள் போன்ற புரதம் நிறைந்த உணவுகளை உட்கொள்ளவும். புரதத்தின் அளவு ஒவ்வொரு நபரின் உடல் எடை மற்றும் செயல்பாட்டு அளவைப் பொறுத்து மாறுபடும். மருத்துவரிடம் ஆலோசனை பெற்று சரியான அளவைத் தெரிந்து கொள்வது நல்லது.
3. ஆரோக்கியமான கொழுப்புகள்: ஒமேகா-3 கொழுப்பு அமிலங்கள் நிறைந்த உணவுகள் (மீன், ஆளி விதைகள், சியா விதைகள், வால்நட்ஸ்) உடலில் வீக்கத்தைக் குறைக்க உதவும். ஆலிவ் எண்ணெய் மற்றும் அவகேடோ போன்ற மோனோசாச்சுரேட்டட் கொழுப்புகளும் நல்லது.
4. கார்போஹைட்ரேட்டுகள்: முழு தானியங்கள் (பழுப்பு அரிசி, கோதுமை ரொட்டி, ஓட்ஸ்), பழங்கள் மற்றும் காய்கறிகளில் இருந்து சிக்கலான கார்போஹைட்ரேட்டுகளைத் தேர்ந்தெடுக்கவும். இவை நிலையான ஆற்றலை வழங்கும் மற்றும் நார்ச்சத்து நிறைந்தது.
5. கால்சியம் மற்றும் வைட்டமின் டி: கார்டிகோஸ்டீராய்டு மருந்துகள் எலும்பு அடர்த்தியை குறைக்கலாம். எனவே, கால்சியம் (பால் பொருட்கள், கீரை, பாதாம்) மற்றும் வைட்டமின் டி (சூரிய ஒளி, கொழுப்பு நிறைந்த மீன், செறிவூட்டப்பட்ட உணவுகள்) நிறைந்த உணவுகளை உட்கொள்வது எலும்பு ஆரோக்கியத்திற்கு முக்கியம். மருத்துவரின் ஆலோசனைப்படி வைட்டமின் டி சப்ளிமெண்ட்ஸ் எடுக்க வேண்டியிருக்கலாம்.
6. ஆன்டிஆக்ஸிடன்ட்கள் நிறைந்த உணவுகள்: பழங்கள் (பெர்ரி, சிட்ரஸ் பழங்கள்), காய்கறிகள் (கீரை, கேரட், தக்காளி) மற்றும் மூலிகைகள் ஆன்டிஆக்ஸிடன்ட்களைக் கொண்டுள்ளன. இவை உடலில் உள்ள தீங்கு விளைவிக்கும் மூலக்கூறுகளை எதிர்த்துப் போராட உதவுகின்றன.
7. போதுமான திரவங்கள்: நீரிழப்பைத் தவிர்க்கவும், உடல் செயல்பாடுகளை சீராக வைத்திருக்கவும் தினமும் போதுமான அளவு தண்ணீர் குடிக்கவும்.
8. சர்க்கரை மற்றும் பதப்படுத்தப்பட்ட உணவுகளை குறைக்கவும்: இவை உடலில் வீக்கத்தை அதிகரிக்கலாம் மற்றும் ஊட்டச்சத்து மதிப்பும் குறைவாக இருக்கும்.
வாழ்க்கை நடைமுறைகளில் ஏற்படும் சிரமங்களை தவிர்க்கும் வழிகள்:
பாலிமையோசைட்டிஸ் உள்ளவர்களுக்கு அன்றாட வாழ்க்கை நடவடிக்கைகளில் (ADLs) பல சிரமங்கள் ஏற்படலாம். அவற்றை தவிர்க்க அல்லது குறைக்க சில வழிகள்:
1. இயன்முறை மருத்துவ சிகிச்சை (Physiotherapy): தசை வலிமையை மேம்படுத்தவும், மூட்டு இயக்கத்தை பராமரிக்கவும், சோர்வை நிர்வகிக்கவும் இயன்முறை மருத்துவரின் ஆலோசனைப்படி தொடர்ந்து பயிற்சி செய்வது மிகவும் முக்கியம். அவர்கள் தனிப்பயனாக்கப்பட்ட பயிற்சி திட்டத்தை வழங்குவார்கள்.
2. தொழில்சார் சிகிச்சை (Occupational Therapy): தொழில்சார் சிகிச்சையாளர்கள் அன்றாட பணிகளை எளிதாகச் செய்வதற்கான உத்திகள் மற்றும் உதவிகளை பரிந்துரைப்பார்கள். உதாரணமாக:
மாற்றியமைக்கப்பட்ட உபகரணங்கள்:நீண்ட கைப்பிடிகள் கொண்ட தூரிகைகள், பொத்தான்களை போடுவதற்கான கருவிகள், உணவு உண்ணும் போது உதவும் சிறப்பு கரண்டிகள் போன்றவற்றை பயன்படுத்துவது.
வீட்டு மாற்றங்கள் கைப்பிடிகள் பொருத்துதல், சறுக்காத பாய்களை பயன்படுத்துதல், நாற்காலிகள் மற்றும் கழிப்பறைகளின் உயரத்தை அதிகரித்தல் போன்றவை பாதுகாப்பை மேம்படுத்தும்.
ஆற்றல் சேமிப்பு உத்திகள்: பணிகளை சிறிய பகுதிகளாக பிரித்து செய்வது, அடிக்கடி ஓய்வெடுப்பது, உட்கார்ந்த நிலையில் வேலை செய்வது போன்ற முறைகளை பின்பற்றுவது சோர்வை குறைக்க உதவும்.
3. சோர்வு மேலாண்மை:
திட்டமிடல்: அன்றாட நடவடிக்கைகளை திட்டமிட்டு, அதிக ஆற்றல் தேவைப்படும் பணிகளை நாளின் தொடக்கத்தில் செய்வது.
முன்னுரிமை: முக்கியமான பணிகளுக்கு முன்னுரிமை அளித்து, தேவையற்றவற்றை க்குவது.
ஓய்வு: போதுமான அளவு ஓய்வு எடுப்பது மற்றும் தேவைப்படும்போது குறுகிய தூக்கங்களை மேற்கொள்வது.
மன அழுத்தம் மேலாண்மை: தியானம், யோகா அல்லது பிடித்தமான பொழுதுபோக்குகளில் ஈடுபடுவது மன அழுத்தத்தை குறைக்க உதவும்.
4. விழுங்குதல் மற்றும் பேசுவதில் சிரமம்:
பேச்சு சிகிச்சை (Speech Therapy): விழுங்குதல் மற்றும் பேசுவதில் உள்ள சிரமங்களை நிர்வகிக்க பேச்சு சிகிச்சையாளர் சிறப்பு பயிற்சிகளை வழங்குவார். உணவு மற்றும் திரவங்களின் நிலைத்தன்மையை மாற்றுவது (மென்மையான உணவுகள், திரவங்களை கெட்டியாக்குவது) விழுங்குவதை எளிதாக்கும்.
உணவு உண்ணும் போது நிதானமாக இருப்பது மற்றும் சிறிய கவளங்களாக உண்பது.
உணவுக்குப் பிறகு சிறிது நேரம் நிமிர்ந்த நிலையில்(erect sitting or high sitting position) இருப்பது.
5. மூச்சு விடுவதில் சிரமம்:
சுவாச பயிற்சிகள்: இயன்முறை மருத்துவர் அல்லது சுவாச சிகிச்சை நிபுணர் கற்றுக்கொடுக்கும் சுவாச பயிற்சிகளை தவறாமல் செய்வது.
சரியான உடல் நிலை:** நிமிர்ந்த நிலையில் இருப்பது நுரையீரலுக்கு அதிக இடத்தை அளித்து சுவாசிப்பதை எளிதாக்கும்.
புகைபிடிப்பதை தவிர்ப்பது மற்றும் சுவாச மண்டலத்தை எரிச்சலூட்டும் காரணிகளை தவிர்ப்பது.
6. தொடர்ச்சியான மருத்துவ கண்காணிப்பு: மருத்துவரின் அறிவுறுத்தலின்படி மருந்துகளை தவறாமல் எடுத்துக்கொள்வது மற்றும் வழக்கமான மருத்துவ பரிசோதனைகளை மேற்கொள்வது நோயின் முன்னேற்றத்தை கண்காணிக்கவும், சிக்கல்களை முன்கூட்டியே கண்டறியவும் உதவும்.
7. மனநல ஆதரவு: நாள்பட்ட நோயுடன் வாழ்வது மனதளவில் சவாலானதாக இருக்கலாம். நண்பர்கள், குடும்பத்தினர் மற்றும் ஆதரவு குழுக்களுடன் பேசுவது அல்லது தேவைப்பட்டால் மனநல நிபுணரின் உதவியை நாடுவது முக்கியம்.
8. சூரிய ஒளியில் கவனமாக இருப்பது: சில பாலிமையோசைட்டிஸ் நோயாளிகளுக்கு சூரிய ஒளி உணர்திறன் இருக்கலாம். எனவே, வெளியில் செல்லும் போது சன்ஸ்கிரீன் பயன்படுத்துவது மற்றும் பாதுகாப்பு உடைகளை அணிவது நல்லது.
இந்த உணவு முறை மற்றும் வாழ்க்கை முறை மாற்றங்களை பின்பற்றுவதன் மூலம் பாலிமையோசைட்டிஸ் நோயாளிகள் தங்கள் அறிகுறிகளை சிறப்பாக நிர்வகிக்கவும், அன்றாட வாழ்க்கையில் ஏற்படும் சிரமங்களை குறைக்கவும், சிக்கல்களை தவிர்க்கவும் முடியும்.
பாலிமையோசைட்டிஸ் நோயால் பாதிக்கப்பட்டவர்களுக்கு வழங்கப்படும் இயன்முறை மருத்துவ பயிற்சிகள் நோயாளியின் தற்போதைய நிலை, தசை பலவீனம் மற்றும் பிற அறிகுறிகளின் தீவிரத்தைப் பொறுத்து மாறுபடும். இருப்பினும், பொதுவாக வழங்கப்படும் சில முக்கிய பயிற்சிகள் மற்றும் அணுகுமுறைகள் பின்வருமாறு:

சிகிச்சையின் முக்கிய குறிக்கோள்கள்:
* தசை வலிமையை மேம்படுத்துதல்
* மூட்டு இயக்க வரம்பை பராமரித்தல் மற்றும் அதிகரித்தல்
* சோர்வை குறைத்தல்
* அன்றாட வாழ்க்கை நடவடிக்கைகளை (ADLs) எளிதாக்குதல்
* விழுங்குதல் மற்றும் பேசுவதில் உள்ள சிரமங்களை நிர்வகித்தல்
* மூச்சு விடுதலை மேம்படுத்துதல்
* விழுந்து விடும் அபாயத்தை குறைத்தல்
* பொதுவான உடல் தகுதி மற்றும் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்
வழங்கப்படும் பயிற்சிகள்:
1. அசைவு பயிற்சிகள் (Range of Motion Exercises - ROM):
செயல்படும் அசைவு (Active ROM): நோயாளி தனது சொந்த முயற்சியால் மூட்டுகளை அசைப்பது. இது மூட்டுகளின் விறைப்பைக் குறைக்க உதவுகிறது மற்றும் இரத்த ஓட்டத்தை மேம்படுத்துகிறது.
துணை செயல்படும் அசைவு (Active-Assisted ROM): நோயாளி தனது தசைகளைப் பயன்படுத்தி அசைவை ஆரம்பிப்பார், பின்னர் இயன்முறை மருத்துவர் அல்லது உதவியாளர் அசைவை முழுமையாக்க உதவுவார்.
அசைவு (Passive ROM): நோயாளி எந்த முயற்சியும் செய்யாமல், இயன்முறை மருத்துவர் உதவியா மூட்டுகளை அசைப்பது. இது மூட்டுகளின் நெகிழ்வுத்தன்மையை பராமரிக்க உதவுகிறது, குறிப்பாக தசை பலவீனம் அதிகமாக இருக்கும்போது.
2. வலிமைப்படுத்தும் பயிற்சிகள் (Strengthening Exercises):
ஐசோமெட்ரிக் பயிற்சிகள் (Isometric Exercises): தசை நீளம் மாறாமல் தசையை சுருக்குவது. உதாரணமாக, ஒரு சுவரில் கையை அழுத்துவது அல்லது ஒரு பொருளை நகர்த்தாமல் பிடித்துக் கொள்வது. இவை தசை வலிமையை படிப்படியாக அதிகரிக்க உதவுகின்றன.
ஐசோடோனிக் பயிற்சிகள் (Isotonic Exercises): தசை நீளத்தை மாற்றி செய்யப்படும் பயிற்சிகள். இதில் எடை தூக்குதல் அல்லது தடையை எதிர்த்து அசைவது அடங்கும். ஆரம்பத்தில் குறைந்த எடை அல்லது தடையுடன் தொடங்கி, படிப்படியாக அதிகரிக்கலாம்.
பட்டைகள் (Resistance Bands) மற்றும் சிறிய எடைகள் (Light Weights) பயிற்சிகள்: இவை பாதுகாப்பான மற்றும் கட்டுப்படுத்தப்பட்ட முறையில் தசை வலிமையை அதிகரிக்க உதவுகின்றன.
செயல்பாட்டு பயிற்சிகள் (Functional Exercises): அன்றாட வாழ்க்கை நடவடிக்கைகளை ஒத்த பயிற்சிகள். நாற்காலியில் இருந்து எழுவது, உட்காருவது, பொருட்களை உயர்த்துவது போன்ற பயிற்சிகள் தசை வலிமையை அன்றாட செயல்பாடுகளுக்கு ஏற்றவாறு மேம்படுத்த உதவுகின்றன.
3. சகிப்புத்தன்மை பயிற்சிகள் (Endurance Exercises):
குறைந்த தாக்கமுள்ள ஏரோபிக் பயிற்சிகள் (Low-Impact Aerobic Exercises): நடப்பது, நீச்சல், நிலையான ஓட்டுதல் போன்ற பயிற்சிகள் சோர்வை நிர்வகிக்கவும், இதய ஆரோக்கியத்தை மேம்படுத்தவும் உதவுகின்றன. தீவிரமான பயிற்சிகள் தவிர்க்கப்பட வேண்டும், ஏனெனில் அவை தசை வலியை அதிகரிக்கலாம்.
4. சமநிலை மற்றும் ஒருங்கிணைப்பு பயிற்சிகள் (Balance and Coordination Exercises):
ஒரு காலில் நிற்பது, டேன்டெம்Tantem நடை (heel-to-toe walking), மெதுவான மற்றும் கட்டுப்படுத்தப்பட்ட அசைவுகள் போன்ற பயிற்சிகள் விழுந்து விடும் அபாயத்தை குறைக்க உதவுகின்றன.
5. சுவாசம் மற்றும் இருமல் பயிற்சிகள் (Breathing and Coughing Exercises):
ஆழ்ந்த வயிற்று சுவாசம் மற்றும் உதடு சுருக்கி சுவாசிக்கும் பயிற்சிகள் நுரையீரல் தசைகளை வலுப்படுத்தவும், மூச்சு விடுவதை எளிதாக்கவும் உதவுகின்றன. பயனுள்ள இருமல் நுட்பங்கள் சுவாசப்பாதைClearance-க்கு உதவுகின்றன.
6. விழுங்குதல் பயிற்சிகள் (Swallowing Exercises):
பேச்சு சிகிச்சையாளரின் வழிகாட்டுதலின் கீழ், விழுங்குவதில் உள்ள சிரமங்களை நிர்வகிக்கவும், உணவு மற்றும் திரவங்கள் நுரையீரலுக்குள் செல்வதைத் தடுக்கவும் குறிப்பிட்ட பயிற்சிகள் வழங்கப்படலாம்.
7. சோர்வு மேலாண்மை உத்திகள் (Fatigue Management Strategies):
பயிற்சிகளை சிறிய பகுதிகளாக பிரித்து செய்வது, போதுமான ஓய்வு எடுப்பது மற்றும் ஆற்றலை சேமிக்கும் உத்திகளை கற்றுக்கொள்வது சோர்வை நிர்வகிக்க உதவும்.
முக்கியமான Considerations:
தனி சிகிச்சை திட்டம்: ஒவ்வொரு நோயாளிக்கும் அவர்களின் குறிப்பிட்ட தேவைகள் மற்றும் அறிகுறிகளுக்கு ஏற்ப இயன்முறை மருத்துவ சிகிச்சை திட்டம் வடிவமைக்கப்பட வேண்டும்.
நோயின் நிலை: நோயின் தீவிரமான கட்டத்தில், அதிகப்படியான பயிற்சி தீங்கு விளைவிக்கும். வீக்கம் கட்டுக்குள் வந்தவுடன் படிப்படியாக பயிற்சிகள் தொடங்கப்பட வேண்டும்.
நோயாளி கல்வி(patient education): நோயாளிக்கு நோயின் தன்மை, சிகிச்சையின் முக்கியத்துவம் மற்றும் வீட்டில் செய்ய வேண்டிய பயிற்சிகள் குறித்து விளக்கமளிப்பது அவசியம்.
தொடர்ச்சியான கண்காணிப்பு: நோயாளி பயிற்சியின் போது எவ்வாறு பதிலளிக்கிறார் என்பதை இயன்முறை மருத்துவர் தொடர்ந்து கண்காணிக்க வேண்டும் மற்றும் தேவைக்கேற்ப சிகிச்சை திட்டத்தை மாற்றியமைக்க வேண்டும்.
மருத்துவருடன் ஒத்துழைப்பு: இயன்முறை மருத்துவர் நோயாளியின் மருத்துவருடன் இணைந்து சிகிச்சை திட்டத்தை வகுத்து செயல்படுவது முக்கியம்.
பாலிமையோசைட்டிஸ் நோயால் பாதிக்கப்பட்டவர்களுக்கு இயன்முறை மருத்துவத்தின் பங்கு மிகவும் முக்கியமானது. சரியான மற்றும் தொடர்ச்சியான பயிற்சி தசை வலிமையை மேம்படுத்தவும், செயல்பாட்டு திறனை அதிகரிக்கவும், வாழ்க்கைத் தரத்தை உயர்த்தவும் உதவும்.

Comments